Verweildauer im Krankenhaus optimieren: Strategien für effiziente Prozesse
Die Verweildauer im Krankenhaus zählt zu den wichtigsten Stellschrauben im DRG-System. Jeder zusätzliche Tag über der mittleren Verweildauer kostet Ressourcen und blockiert Kapazitäten. Die KI-Lösungen von Recare setzen genau hier an und ermöglichen eine proaktive, datenbasierte Optimierung der Verweildauer im Krankenhaus.

Das Thema kurz und kompakt
Wirtschaftlicher Hebel: Die Verweildauer bestimmt im DRG-System maßgeblich, ob mit einem Behandlungsfall Gewinn oder Verlust erzielt wird. Jeder zusätzliche Tag über der mittleren Verweildauer verursacht volle Vorhaltekosten ohne zusätzliche Erlöse.
Qualität und Effizienz vereinbar: Eine kürzere Verweildauer ist nicht gleichbedeutend mit einer schlechteren Versorgung. Entscheidend ist die Überleitung in die passende Nachversorgung zum optimalen Zeitpunkt.
Entlassplanung ab Tag eins: Die häufigste Ursache für zusätzliche Tage über der mittleren Verweildauer ist eine zu spät gestartete Entlassplanung, nicht die medizinische Behandlung selbst.
Digitale Lösungen von Recare: Recare Predict prognostiziert den Nachversorgungsbedarf bereits bei Aufnahme mit 90 % Genauigkeit. Recare Discharge vernetzt Kliniken vollkommen digital mit den passenden Nachversorgern.
Warum die Verweildauer für Krankenhäuser so entscheidend ist
Die durchschnittliche Verweildauer im Krankenhaus lag laut Destatis zuletzt bei 7,1 Tagen – seit 1991 hat sie sich damit nahezu halbiert (14,0 Tage). Dennoch bleibt enormes Potenzial zur Prozessoptimierung, da jeder zusätzliche Tag über der mittleren Verweildauer sowohl wirtschaftliche als auch medizinische Konsequenzen mit sich bringt.
Wirtschaftliche Bedeutung der Verweildauer
Im DRG-Fallpauschalensystem erhalten Krankenhäuser pro Behandlungsfall einen festen Erlös, unabhängig davon, wie lange ein Patient tatsächlich im Krankenhaus bleibt. Wirtschaftlich entscheidend ist dabei der Korridor zwischen unterer Grenzverweildauer (UGVD) und mittlerer Verweildauer (MVD). Innerhalb dieses Zeitraums arbeitet eine Klinik kostendeckend bis gewinnbringend.
Sobald die MVD überschritten wird, steigen die Kosten pro Tag hingegen weiter an, während der Erlös stagniert. Patienten oberhalb der oberen Grenzverweildauer erhalten zwar tagesbezogene Zuschläge, diese decken die hohen Vorhaltekosten jedoch selten. Ein Patient, der lediglich auf eine Übermittlung in die Nachversorgung wartet, verursacht demnach volle Tageskosten, ohne dass das Krankenhaus zusätzlichen Erlös generiert.
Verweildauer und Versorgungsqualität im Einklang
Die Verweildauer zu optimieren bedeutet nicht, Patienten so schnell wie möglich zu entlassen. Das Ziel ist vielmehr eine Punktlandung: Die Entlassung erfolgt zum medizinisch optimalen Zeitpunkt in die passende Anschlussversorgung.
Denn auch zu kurze Aufenthalte bergen erhebliche Risiken: Komplikationen und Wiederaufnahmen führen im DRG-System zu Fallzusammenführungen und Abschlägen, die den vermeintlichen Vorteil sofort zunichtemachen.
Die häufigsten Ursachen für eine zu kurze oder zu lange Verweildauer
Sowohl zu lange als auch zu kurze Aufenthalte belasten Krankenhäuser wirtschaftlich und gefährden die Versorgungsqualität. Die gute Nachricht: Die Ursachen sind in den meisten Fällen strukturell und prozessbedingt. Das bedeutet, sie lassen sich gezielt identifizieren und mit den richtigen Maßnahmen adressieren.
Warum Patienten zu lange im Krankenhaus bleiben
Verzögerungen bei der Entlassung folgen häufig einem typischen Muster. Diese vier Ursachen treten in der Praxis besonders oft auf:
- Verspätete Entlassplanung: Der Sozialdienst wird erst informiert, wenn die Behandlung medizinisch abgeschlossen ist.
- Manuelle, zeitintensive Kommunikation: Telefonate und Faxe an einzelne Einrichtungen kosten enorm viel Zeit.
- Fehlende Nachversorger-Kapazitäten: Langsame oder ausbleibende Rückmeldungen von Pflege- und Reha-Einrichtungen verlängern die Wartezeit zusätzlich.
- Keine datenbasierte Prognose: Ohne ein Frühwarnsystem wird der Entlassbedarf zu spät erkannt. Proaktive Planung ist so kaum möglich.
Die Folge: zusätzliche Tage über der mittleren Verweildauer, blockierte Kapazitäten und steigende Kosten. Besonders kritisch ist dabei, dass soziale und organisatorische Gründe für einen verlängerten Krankenhausaufenthalt keine Behandlungsnotwendigkeit nach § 39 SGB V begründen. Das wirtschaftliche Risiko trägt allein das Krankenhaus.
Die Risiken einer zu kurzen Verweildauer
Der Druck des DRG-Systems kann auch dazu verleiten, Patienten zu früh zu entlassen. Doch auch eine zu kurze Verweildauer birgt erhebliche Risiken:
- Vorzeitige Entlassung ohne ausreichend organisierte Anschlussversorgung
- Erhöhtes Risiko von Komplikationen und Wiederaufnahmen (Readmissions)
- Fallzusammenführungen im DRG-System, die den vermeintlichen wirtschaftlichen Vorteil sofort wieder zunichtemachen
- Finanzielle Abschläge bei Unterschreitung der unteren Grenzverweildauer
Die Balance ist entscheidend: Wirtschaftlichkeit darf nicht auf Kosten der Patientenzufriedenheit und -sicherheit gehen. „Entlassungen im Eiltempo“ sind nur dann sinnvoll, wenn die Nachversorgung tatsächlich gesichert ist.
Der Schlüssel liegt im Entlassmanagement: früh planen, Verweildauer senken
Der Rahmenvertrag Entlassmanagement verpflichtet Krankenhäuser seit 2017 zu standardisierten Prozessen bei der Entlassung. Doch in der Praxis beginnt die Planung häufig zu spät. Dabei zeigt sich immer deutlicher: Die wirksamste Methode zur Verweildauerreduktion ist nicht die schnellere Behandlung, sondern die frühzeitige Entlassplanung als integraler Bestandteil des gesamten Krankenhausaufenthalts.
Verweildauersteuerung ab dem ersten Tag
In vielen Krankenhäusern startet die Entlassplanung erst kurz vor dem geplanten Austritt. Der Patient ist medizinisch behandelt, doch dann beginnt die zeitaufwändige Suche nach einem geeigneten Nachversorger. Das Ergebnis: Wartezeiten, die die Verweildauer unnötig verlängern und Kosten ohne zusätzliche Einnahmen verursachen.
Aber es geht auch anders: Sozialdienst und Case Management werden von Tag eins in die Organisation eingebunden. So lassen sich Nachversorger frühzeitig kontaktieren, noch während die medizinische Behandlung läuft.
KI-gestützte Vorhersage des Nachversorgungsbedarfs
Doch woher weiß der Sozialdienst bereits am Aufnahmetag, welche Patienten eine Überleitung benötigen werden? Genau hier setzt Recare Predict an. Die KI-Lösung analysiert automatisch Aufnahmedaten aus dem KIS und prognostiziert den Nachversorgungsbedarf, noch bevor die Behandlung begonnen hat.
- Automatische Datenübernahme: Alter, Geschlecht, Haupt- und Nebendiagnosen sowie Wohnverhältnisse werden direkt aus dem KIS übernommen.
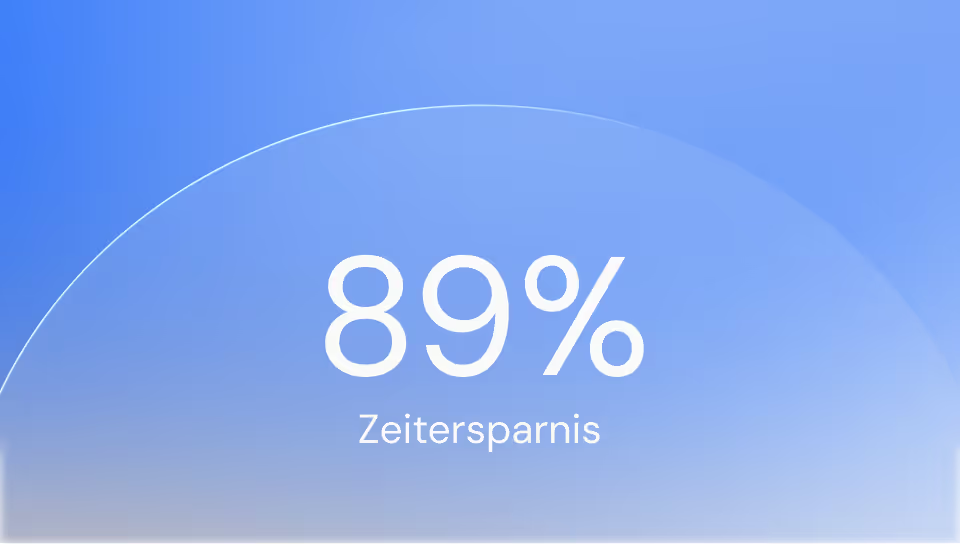
- KI-basierte Prognose: Das KI-Modell ermittelt den Überleitungsbedarf bereits bei Aufnahme mit 90 % Genauigkeit.
- Sofortige Benachrichtigung: Bei erkanntem Bedarf wird der Sozialdienst automatisch informiert.
Ein integriertes Dashboard macht die Erfolge der frühzeitigen Entlassplanung sichtbar und unterstützt die Steuerung von Patientenzahlen und die Belegungsoptimierung.
Digitale Prozesse beschleunigen die Überleitung
Selbst wenn der Bedarf früh erkannt wird, bleibt ein Engpass: die manuelle Kommunikation mit Nachversorgern. Telefonate und Faxe an einzelne Einrichtungen kosten enorm viel Zeit. Recare Discharge löst dieses Problem durch einen vollständig digitalisierten Überleitungsprozess in vier Schritten:
- Versorgungsbedarf dokumentieren: Diagnosen, Pflegegrad und Mobilität werden in Recare Discharge erfasst.
- Patientenprofil erstellen: Relevante Informationen werden automatisch aus dem KIS übernommen.
- Über Recare Discharge anfragen: Mit einem Klick erreichen Sie alle geeigneten Nachversorger aus einem Netzwerk von 26.000 Pflege- und Reha-Einrichtungen.
- Nachversorger auswählen: Strukturierte Rückmeldungen ermöglichen eine transparente Übersicht und die Einhaltung des Wunsch- und Wahlrechts.
Praktische Umsetzung: Wie Krankenhäuser die Verweildauer nachhaltig reduzieren
Digitale Lösungen allein reichen nicht aus, um die Verweildauer im Krankenhaus dauerhaft zu optimieren. Technologie entfaltet ihr volles Potenzial erst dann, wenn sie in organisatorische Veränderungen eingebettet ist. Die folgenden Handlungsfelder haben sich in der Praxis als entscheidend erwiesen:
- Kulturwandel anstoßen: Entlassplanung ist nicht allein Aufgabe des Sozialdienstes. Ärzte, Pflege und Case Management sollten die Überleitung von Anfang an als gemeinsame Verantwortung verstehen.
- Mitarbeitende schulen: Akzeptanz entsteht durch Verständnis. Wenn Teams erleben, dass datenbasierte Prognosen und digitale Abläufe ihren Arbeitsalltag erleichtern, steigt die Bereitschaft zur Nutzung spürbar.
- Zusammenarbeit mit Nachversorgern stärken: Digitale Kommunikation ermöglicht schnellere Rückmeldungen und transparentere Prozesse. Davon profitieren beide Seiten, Kliniken wie Leistungserbringer.
Verweildauer optimieren mit den KI-Lösungen von Recare
Die Verweildauer ist eine der zentralen Stellschrauben für Wirtschaftlichkeit und Versorgungsqualität im Krankenhaus. Der Schlüssel zur Verweildauerreduktion liegt dabei in der frühzeitigen Entlassplanung und der Beseitigung von Engpässen an der Schnittstelle zur Nachversorgung.
Glücklicherweise lassen sich diese beiden Herausforderungen mit den richtigen Tools gezielt adressieren: Recare Predict erkennt den Nachversorgungsbedarf bereits bei Aufnahme und ermöglicht so ein proaktives Management der Verweildauer. Zusätzlich digitalisiert Recare Discharge die Suche nach einem passenden Nachversorger und vernetzt Krankenhäuser direkt mit 26.000 Pflege- und Reha-Einrichtungen.
Vereinbaren Sie ein 30-minütiges Beratungsgespräch und nutzen auch Sie Recare zur Optimierung der Verweildauer in Ihrem Krankenhaus.
Häufig gestellte Fragen

Name
Unternehmen
Impluse mitnehmen. Nächste Schritte planen.
Setzen Sie KI dort ein, wo sie echten strukturellen Mehrwert schafft. Wir begleiten Sie dabei.